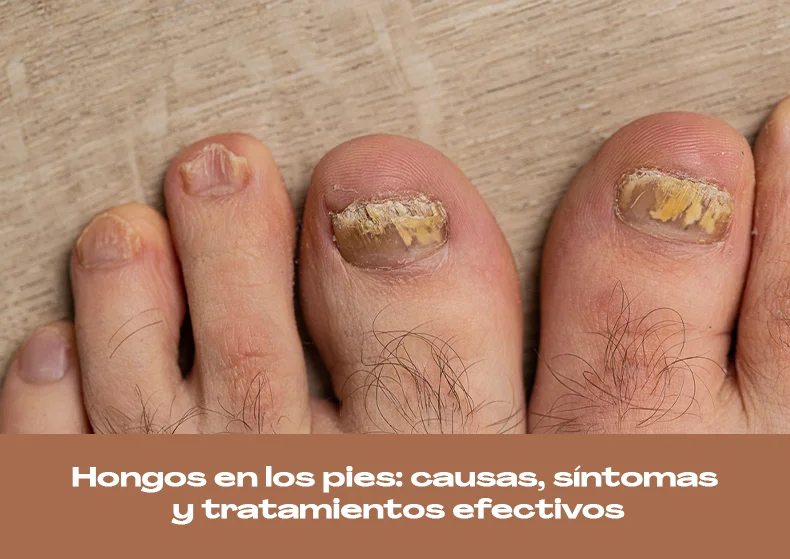
Los hongos en los pies, también conocidos como tiña pedis o “pie de atleta”, son una infección cutánea causada por hongos dermatofitos que prosperan en ambientes cálidos y húmedos. Es una de las afecciones más frecuentes en la consulta podológica y, si no se trata adecuadamente, puede extenderse a las uñas o incluso a otras partes del cuerpo.
Causas y factores de riesgo
Los hongos se desarrollan principalmente por la proliferación de microorganismos (como Trichophyton rubrum) en zonas húmedas del pie. Las principales causas incluyen:
- Uso prolongado de calzado cerrado o sintético que no permite la ventilación.
- Caminar descalzo en duchas, gimnasios o piscinas públicas.
- Exceso de sudoración (hiperhidrosis).
- Uso compartido de zapatos o toallas.
- Higiene deficiente o secado insuficiente de los pies.
- Defensas bajas o enfermedades como la diabetes que favorecen las infecciones.
Síntomas más frecuentes
Los síntomas varían según la zona afectada y el tipo de hongo, pero los más comunes incluyen:
- Picazón intensa, especialmente entre los dedos del pie.
- Enrojecimiento, ardor o sensación de quemazón.
- Piel seca, agrietada o descamada.
- Mal olor persistente.
- Pequeñas ampollas o lesiones con líquido.
- En casos avanzados, afectación de las uñas (onicomicosis).
Si la infección llega a las uñas, éstas pueden volverse amarillentas, gruesas, quebradizas y difíciles de cortar.
Tipos de infecciones por hongos en los pies
- Interdigital: la forma más común, afecta principalmente entre el cuarto y quinto dedo.
- Plantar (tipo mocasín): provoca descamación crónica y engrosamiento de la planta y bordes del pie.
- Vesicular: se caracteriza por ampollas llenas de líquido, generalmente en la planta o lateral del pie.
Diagnóstico
El diagnóstico debe realizarlo un podólogo o dermatólogo mediante la observación clínica y, en algunos casos, mediante un raspado cutáneo para identificar el tipo de hongo bajo microscopio o cultivo. Esto asegura un tratamiento más preciso y evita recurrencias.
Tratamientos efectivos
El tratamiento depende de la extensión y gravedad de la infección. Los principales métodos incluyen:
1. Tratamiento tópico (casos leves a moderados)
- Cremas, aerosoles o polvos antimicóticos con clotrimazol, terbinafina o miconazol.
- Uso diario durante 2 a 4 semanas, incluso después de desaparecer los síntomas.
- Mantener los pies limpios y secos antes de aplicar el producto.
2. Tratamiento oral (casos severos o recurrentes)
- Medicamentos como fluconazol, itraconazol o terbinafina oral, recetados por un médico.
- Se requiere control médico, ya que pueden afectar el hígado o interactuar con otros fármacos.
3. Cuidados complementarios
- Lavar calcetines y calzado con agua caliente y jabón antibacterial.
- Usar calcetines de algodón o materiales transpirables y cambiarlos a diario.
- Evitar rascar la zona para prevenir infecciones secundarias.
- Desinfectar plantillas, zapatillas y duchas con productos antifúngicos.
Prevención: cómo evitar que vuelva a aparecer
- Mantener los pies siempre secos, especialmente entre los dedos.
- Usar calzado ventilado y calcetines de materiales naturales.
- Alternar zapatos y dejar que se aireen antes de volver a usarlos.
- No compartir toallas, medias ni calzado.
- Aplicar polvos antifúngicos preventivos si se suda mucho.
- Visitar regularmente al podólogo para revisar la salud de la piel y las uñas.
¿Cuándo acudir al podólogo?
Debes acudir a un especialista si el problema persiste más de dos semanas, hay dolor, supuración o si los hongos se han extendido a las uñas. Las personas con diabetes, defensas bajas o mala circulación deben buscar atención podológica al primer signo de infección.
Elimina los hongos antes de que se propaguen
En Podopedia, contamos con especialistas en podología clínica que diagnostican y tratan las infecciones por hongos de forma segura y efectiva. Nuestro servicio de Quiropedia micótica te ayuda a mantener tus pies libres de infecciones, con planes de control y cuidado personalizados. ¡Reserva tu cita hoy!

